Vous le savez peut-être. J’ai lancé un podcast. Les 3ème, 4ème et 5ème épisodes de ce podcast reprennent le live que j’avais réalisé avec Joshua LAVALLÉE en novembre 2023. Dedans nous y abordons 9 mythes sur la lombalgie véhiculés dans des conférences :
- Une métastase osseuse c’est une douleur constante on ne peut pas la moduler
- Une douleur en deuxième partie de nuit c’est un red flag
- Une sciatique liée à une hernie discale lombaire ne donne pas des douleurs bilatérales
- Une hernie discale donne une douleur principalement dans la jambe
- La douleur pendant une activité s’explique par la mise en contrainte
- Sur les lombaires McKenzie c’est vraiment essentiel
- Le test d’instabilité lombaire identifie si les muscles arrivent à bien immobiliser le segment douloureux
- Le MODIC c’est un marqueur, quand il est là on sait que c’est ça
- Le CSI permet d’identifier une douleur nociplastique
Dans ce billet de blog je vous donne le support écrit que nous voulions vous partager pour le 5ème épisode et les mythes en gras : les mythes concernant l’utilisation des facteurs impliqués dans la douleur.
Les mythes concernant les facteurs impliqués
Mythe : Le test d’instabilité lombaire identifie si les muscles arrivent à bien immobiliser le segment douloureux
La première des choses va être de savoir de quelle instabilité nous parlons. De l’instabilité radiographique, fonctionnelle ou clinique ?
Pour l’instabilité radiographique, il n’existe pas de critères diagnostiques consensuels.
En ce qui concerne l’instabilité fonctionnelle/mécanique, il s’agit d’une hypothèse biomécanique qui a été développée dans les années 90/2000, notamment par Panjabi. L’instabilité radiographique peut être incluse dans ce concept mais n’est pas nécessaire car les auteurs imaginent qu’on peut avoir une instabilité mécanique sans instabilité radiographique.
La validité de construit est manquante. Pour l’anecdote, Peter O’Sullivan avait suivi cette piste de recherche avant de s’en détourner
Et enfin pour l’instabilité clinique, il s’agit d’un comportement clinique qu’on suppose découler de l’instabilité biomécanique. Ce tableau clinique est flou, mal défini, et basé sur des tests peu fiables (non-reproductibles).
Cook C, Brismée JM, Sizer PS Jr. Subjective and objective descriptors of clinical lumbar spine instability: a Delphi study. Man Ther. 2006 Feb;11(1):11-21
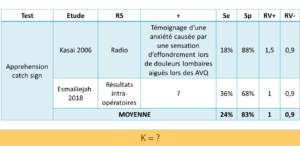
Il existe de nombreux tests décrits pour l’instabilité lombaire :
- Le plus connu : Extension lombaire passive / Prone instability test
- Painful catch sign
- Instability catch sign
- Apprehension catch sign
Pour évaluer la validité / précision diagnostique de ces tests, il faut les comparer à des tests de références. Pour l’instabilité lombaire, les références standards utilisées sont :
- La radiographie Flexion / Neutre / Extension : pour identifier une instabilité radiographique (avec les limites qu’on vient d’évoquer)
- Le jugement subjectif du caractère stable ou non d’un étage inter-vertébral par les chirurgiens au cours d’une opération
- Le jugement clinique d’un chirurgien orthopédique à partir des critères flous, subjectifs et mal définis que nous venons de mentionner.
Aucune de ces références standards n’autorise de déduire la contribution du système neuro-musculaire ! En plus les critères de positivité sont également flous et mal définis.
Dans toutes les études que Joshua a pu identifier, les ratios de vraisemblance étaient « éclatés » (RV+ = max 2 ; RV- = min 0,7) SAUF dans 1 étude qui comparait ces tests aux critères de Cook 2011, c’est à dire une étude où on compare des tests aux critères de positivité subjectifs et mal définis au jugement clinique d’un praticien basé sur des critères cliniques subjectifs et flous !
La conclusion :
- Pas de définitions consensuelles et explicites des différentes instabilités
- → Pertinence du concept ?
- Au final : cette instabilité – si elle existe – est-elle vraiment importante cliniquement ?
- Est-ce qu’on peut distinguer cliniquement un spondylolisthésis stable d’un spondylolisthésis instable ?
- Autrement dit : est-ce que l’instabilité change quelque chose aux symptômes ?
- Et en cas de symptômes, sa présence change-t-elle quelque chose au traitement ?
Pour être un peu direct et provocateur : on se casse la tête à mieux dépister une instabilité mais cela en vaut-il bien la peine ?
Les tableaux réalisés par Joshua LAVALLÉE :
Mythe : Le MODIC est un marqueur, quand il est là on sait que c’est ça
Qu’est-ce que le MODIC ? Le MODIC est un ensemble de signes d’imagerie décrits par Michael T Modic en 1988. Ce sont des modifications de signal IRM de du plateau vertébral. Ils sont présents sous 3 formes :

En imagerie, voilà comment schématiser ce qu’on voit selon les pondérations :

Avec de vraies images, voilà ce à quoi ça ressemble :

Quelle longue introduction pour vous dire que lorsqu’on a un signe de MODIC de type 1, certains auteurs soupçonnent que c’est le signe d’une discopathie active. Et effectivement, les signes de MODIC de type 1 sont plus souvent retrouvés chez les personnes de moins de 50 ans qui ont des douleurs que chez les personnes qui n’en ont pas dans la méta-analyse de Brinjikji de 2015 mais cette association n’a pas été trouvée de manière constante dans la littérature, les intervalles de confiance sont assez larges pour inclure la possibilité que ça ne change rien.
Brinjikji, W., Diehn, F. E., Jarvik, J. G., Carr, C. M., Kallmes, D. F., Murad, M. H., & Luetmer, P. H. (2015). MRI findings of disc degeneration are more prevalent in adults with low back pain than in asymptomatic controls: A systematic review and meta-analysis. AJNR. American Journal of Neuroradiology, 36(12), 2394–2399.
Herlin, C., Kjaer, P., Espeland, A., Skouen, J. S., Leboeuf-Yde, C., Karppinen, J., Niinimäki, J., Sørensen, J. S., Storheim, K., & Jensen, T. S. (2018). Modic changes—Their associations with low back pain and activity limitation: A systematic literature review and meta-analysis. PloS One, 13(8), e0200677.
Des questions émergent sur la pertinence de ce signe. Même si il s’avérait certain que ces signes soient plus présents chez des personnes douloureuses, difficile de savoir si un facteur commun n’explique pas à la fois la douleur et à la fois la présence de ce signe radiographique. Par exemple, la présence d’une certaine génétique pourrait faciliter l’inflammation. Pour rappel, la nociception peut également déclencher de l’inflammation.
Quelques études isolées ont conclu que la présence d’un MODIC de type 1 s’accompagnait d’une plus grande sévérité des douleurs, mais ce n’est pas ce qui est retrouvé dans l’ensemble de la littérature.
Arpinar, V. E., Gliedt, J. A., King, J. A., Maiman, D. J., & Muftuler, L. T. (2020). Oswestry Disability Index scores correlate with MRI measurements in degenerating intervertebral discs and endplates. European Journal of Pain (London, England), 24(2), 346–353.
Lambrechts, M. J., Issa, T. Z., Toci, G. R., Schilken, M., Canseco, J. A., Hilibrand, A. S., Schroeder, G. D., Vaccaro, A. R., & Kepler, C. K. (2023). Modic changes of the cervical and lumbar spine and their effect on neck and back pain: A systematic review and meta-analysis. Global Spine Journal, 13(5), 1405–1417.
Alors, des personnes ont présumé que le pronostic des personnes qui avaient des signes de MODIC de type 1 était moins bon et que les patients qui avaient ce signe étaient moins satisfaits par les traitements conservateurs.
Pourtant le pronostic après long suivi de 10 ou 13 ans ne semble pas impacté par la présence de ce signe.
Tonosu, J., Oka, H., Higashikawa, A., Okazaki, H., Tanaka, S., & Matsudaira, K. (2017). The associations between magnetic resonance imaging findings and low back pain: A 10-year longitudinal analysis. PloS One, 12(11), e0188057.
Udby, P. M., Bendix, T., Ohrt-Nissen, S., Lassen, M. R., Sørensen, J. S., Brorson, S., Carreon, L. Y., & Andersen, M. Ø. (2019). Modic Changes are not Associated with Long-Term Pain and Disability – A Cohort Study With 13-Year Follow-up. Spine, 1.
Viswanathan, V. K., Shetty, A. P., & Rajasekaran, S. (2020). Modic changes – An evidence-based, narrative review on its patho-physiology, clinical significance and role in chronic low back pain. Journal of Clinical Orthopaedics and Trauma, 11(5), 761–769.
On a proposé beaucoup de traitements spécifiques des personnes ayant ces signes : antibiotiques, infiltrations, chirurgie, cellules souches… Jusqu’à présent on manque de preuves pleinement convaincantes.
Lambrechts, M. J., Brush, P., Issa, T. Z., Toci, G. R., Heard, J. C., Syal, A., Schilken, M. M., Canseco, J. A., Kepler, C. K., & Vaccaro, A. R. (2022). Evaluating the impact of Modic changes on operative treatment in the cervical and lumbar spine: A systematic review and meta-analysis. International Journal of Environmental Research and Public Health, 19(16), 10158.
Wong, A. Y. L., Mallow, G. M., Pinto, S. M., Hornung, A. L., Rudisill, S. S., Aboushaala, K., Udby, P. M., An, H. S., & Samartzis, D. (2023). The efficacy and safety of oral antibiotic treatment in patients with chronic low back pain and Modic changes: A systematic review and meta‐analysis. JOR Spine.
Pour ne rien arranger, la prévalence de ces signes changent selon la puissance de l’IRM… Et attention, une IRM plus puissante a tendance à sous-estimer les MODIC de type 1 tandis qu’une moins puissante sous-estime les MODIC de type 2.
Bendix, T., Sorensen, J. S., Henriksson, G. A. C., Bolstad, J. E., Narvestad, E. K., & Jensen, T. S. (2012). Lumbar modic changes-a comparison between findings at low- and high-field magnetic resonance imaging. Spine, 37(20), 1756–1762.
Donc à l’heure actuelle, la seule chose qu’on sait quand il y a la présence d’un signe de MODIC c’est qu’on est dans l’incertitude ! Beaucoup de signes sont présents chez les personnes asymptomatiques et donc la pertinence clinique semble dur à trouver pour nous. Est-ce qu’il s’agit d’un des mythes qui sera vrai dans le futur ? Peut-être, mais en tout cas ça ne l’est vraisemblablement pas aujourd’hui.
Mythe : Le CSI permet d’identifier une douleur nociplastique
Commençons par la base, une douleur nociplastique, c’est une douleur qui ne vient pas d’une neuropathie périphérique ou centrale ou d’une source nociceptive périphérique connue. L’IASP dit que cette douleur vient d’une altération du système nociceptif.

Or on le sait, c’est compliqué, voire impossible d’évaluer la fonction du système nociceptif chez l’humain. Donc la douleur nociplastique, c’est une douleur qui vient de quelque chose qu’on ne peut pas évaluer.
L’IASP a créé ce terme pour décrire toutes les personnes qui ont des douleurs non expliquées et ont choisi comme mécanisme putatif : la sensibilisation centrale.
Attention, dans les critères diagnostiques on ne parle pas des personnes qui ont des douleurs dans tout le corps, mais des personnes qui ont des douleurs régionales.

Kosek, E., Clauw, D., Nijs, J., Baron, R., Gilron, I., Harris, R. E., Mico, J.-A., Rice, A. S. C., & Sterling, M. (2021). Chronic nociplastic pain affecting the musculoskeletal system: clinical criteria and grading system: clinical criteria and grading system. Pain, 162(11), 2629–2634.
Si une personne a des douleurs disséminées à plusieurs endroits, alors on évalue chaque douleur corporelle différemment.
Et le CSI qu’est-ce que c’est ? C’est un questionnaire qui a été développé en 2012 par une équipe belge et qui était censé permettre de repérer la sensibilisation centrale. Très pratique pour faire des études à large échelle d’avoir juste besoin d’utiliser un questionnaire. Vous pouvez retrouver le questionnaire dans la liste des ressources cliniques que je mets à votre disposition.

Comme vous pouvez le voir dans les critères diagnostiques de la douleur nociplastique que j’ai indiqué plus tôt, les tests psychophysiques sont utilisés pour supputer la présence de sensibilisation centrale : différentes sensibilités et allodynies. En fait, pour être précis, il y a 4 tests qui sont plus ou moins utilisés aujourd’hui en référence pour déterminer la présence de sensibilisation centrale :
- Les seuils de douleur (à la pression, au froid, à la chaleur…)
- L’analgésie compensatoire
- La modulation conditionnée de la douleur
- La sommation temporelle
Les deux derniers étant les plus pratiques à utiliser puisque ne nécessitent pas des matériels hors de prix et de norme particulière.
Or, aujourd’hui, ces signes cliniques sont très mal corrélés aux résultats du CSI et par conséquent, le CSI est un mauvais outil pour évaluer, à la fois la sensibilisation centrale, et si la douleur est, par conséquent, causée par ce mécanisme…
Cliton Bezerra, M., Valentim Bittencourt, J., Reis, F. J. J., de Almeida, R. S., Meziat-Filho, N. A. M., & Nogueira, L. A. C. (2021). Central Sensitization Inventory is a useless instrument for detection of the impairment of the conditioned pain modulation in patients with chronic musculoskeletal pain. Joint, Bone, Spine: Revue Du Rhumatisme, 88(3), 105127.
Coronado, R. A., & George, S. Z. (2018). The Central Sensitization Inventory and Pain Sensitivity Questionnaire: An exploration of construct validity and associations with widespread pain sensitivity among individuals with shoulder pain. Musculoskeletal Science & Practice, 36, 61–67.
Gervais-Hupé, J., Pollice, J., Sadi, J., & Carlesso, L. C. (2018). Validity of the central sensitization inventory with measures of sensitization in people with knee osteoarthritis. Clinical Rheumatology, 37(11), 3125–3132.
Hendriks, E., Voogt, L., Lenoir, D., Coppieters, I., & Ickmans, K. (2020). Convergent Validity of the Central Sensitization Inventory in Chronic Whiplash-Associated Disorders; Associations with Quantitative Sensory Testing, Pain Intensity, Fatigue, and Psychosocial Factors. Pain Medicine , 21(12), 3401–3412.
Mibu, A., Nishigami, T., Tanaka, K., Manfuku, M., & Yono, S. (2019). Difference in the impact of central sensitization on pain-related symptoms between patients with chronic low back pain and knee osteoarthritis. Journal of Pain Research, 12, 1757–1765.







Laisser un commentaire